La sismothérapie • Approches psychothérapiques • Règles hygiéno-diététiques (RHD)
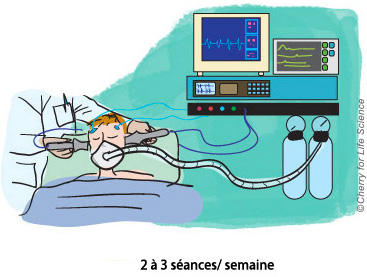
La sismothérapie
Ce traitement consiste à provoquer en milieu médicalisé, sous haute surveillance et sous anesthésie générale, une crise convulsive généralisée par la diffusion d’un courant électrique de faible intensité au niveau cérébral. Souvent indiquée lors de résistance aux traitements médicamenteux, ses propres contre-indications se limitent à celles de l’anesthésie générale et à certaines affections cérébrales (hypertension intra-crânienne). Les effets indésirables possibles sont ceux de l’anesthésie générale, des maux de têtes et des « trous de mémoires » en général modérés et temporaires.
Dans le trouble bipolaire l’indication des ECT peut se discuter d’emblée en cas d’épisode mélancolique et/ou catatonique, en cas de « fureur maniaque » ou en cas de résistance aux traitements usuels.
Approches psychothérapiques
Principe

L’expérience clinique et les données scientifiques démontrent que la psychothérapie utilisée isolément ne donne pas les meilleurs résultats dans la maladie bipolaire. La mortalité, le risque suicidaire, les conduites dangereuses peuvent bénéficier de traitements médicamenteux qu’il faut savoir proposer. A l’inverse, l’approche « biologique » c’est-à-dire médicamenteuse pure peut être utilement complétée par une approche psychothérapique.
Le relation entre le patient et le médecin prescripteur est en soi psychothérapique et comprend une forme de soutien nécessaire à la prise en charge de cette maladie chronique.
Dans certains cas une thérapie plus formalisée peut être proposée : TCC, psychanalyse…
En fait, il faut retenir que bien loin de s’opposer, l’approche médicamenteuse et l’approche psychologique se complètent et se renforcent mutuellement.
Psychothérapie de soutien
Toute relation entre un médecin et son patient comporte une part de psychothérapie de soutien. Elle repose sur la qualité de l’empathie*, l’optimisme, la bonne transmission de l’information de façon bilatérale. Le médecin explique, rassure, s’adapte à la situation. La prise en charge psychiatrique au long cours comporte une information et une éducation du patient sur sa maladie qui permet d’améliorer la compliance** au traitement au long cours, surtout en cas d’effets secondaires, de faire prendre conscience au patient de l’importance de règles « hygiéniques » de vie permettant de réduire les risques de rechute, de lui apprendre à reconnaître rapidement les symptômes précurseurs des rechutes et enfin de travailler sur les problèmes sociaux, familiaux ou de couple engendrés par la répétition des épisodes thymiques.

* Empathie : Compréhension active, objective et rationnelle de son interlocuteur.
** Compliance : Adhésion du patient au traitement.
TCC : Thérapies comportementales et cognitives

Souvent utilisée dans les troubles anxieux, ces thérapies sont aussi utiles dans la prévention des dépressions et des manifestations du trouble bipolaire. Il s’agit d’une thérapie directive : le thérapeute met l’accent sur les difficultés concrètes du patient. L’un des objectifs est d’aider le patient à lutter contre les pensées négatives, à retrouver l’estime de soi et à s’affirmer.
Certains ont décrit plus récemment des applications spécifiques des théories cognitivo-comportementales au trouble bipolaire, insistant sur les aspects éducatifs (connaissance des symptômes et des traitements, identification des premiers symptômes comme système d’alerte…) mais aussi sur la nécessité de rompre le cercle culpabilisant de la passivité de la dépression ou de l’irritabilité de la manie et de modifier certains modes de communications souvent à l’origine de difficultés relationnelles avec les proches. Des techniques de jeu de rôle et de développement des compétences sociales sont fréquemment utilisées.
Psychanalyse

Le travail sur le passé permet de retrouver les origines inconscientes d’une culpabilité, d’une hypersensibilité, d’un dysfonctionnement affectif, d’une fragilité excessive aux séparations et aux pertes, et de mieux appréhender ses faiblesses.
Dans les deux cas le patient parle librement au gré de ses « associations libres » et ponctuellement le thérapeute le guide dans ses interprétations.
Les écoles psychanalytiques sont nombreuses, les formations très diverses. Il est important pour choisir son psychanalyste de se renseigner sur sa formation.
Il est par ailleurs tout aussi important de rappeler que si la psychanalyse est une démarche personnelle permettant de mieux comprendre certaines de ses réactions et modes d’interaction avec les autres, elle ne répond pas à une logique médicale et ne constitue pas à elle seule, dans la plupart des cas, un traitement du trouble bipolaire.
Elle ne s’oppose pas au traitement médicamenteux mais ne s’y substitue pas non plus.
Thérapies familiales
Elles impliquent plusieurs membres de la famille. Le trouble bipolaire peut avoir de lourdes conséquences sur les relations entre les membres de la famille et l’équilibre familial est souvent mis en jeu. Ces problèmes familiaux à leur tour favorisent le risque de rechute. Les thérapies conjugales rassemblent le patient et son conjoint et permettent de travailler sur l’influence réciproque de l’un et de l’autre. L’ensemble de ces interactions peut être abordé lors de séances de thérapie familiale avec un thérapeute spécialisé.

Mesures psycho-éducatives

La psychoéducation est la formation théorique et pratique adressée aux patients et à leur famille. Elle est axée sur la compréhension du trouble et de ses différents traitements afin de favoriser une bonne réinsertion du sujet. La psychoéducation aborde les causes et les conséquences de la maladie, le contrôle des facteurs déclenchants et les principaux aspects psychopathologiques du trouble ainsi que la qualité de la relation médecin-famille-patient.Ses objectifs sont les suivants :
Objectifs principaux :
- Optimiser le traitement médicamenteux
- Prévenir les récidives et diminuer le nombre et la durée des hospitalisations
- Améliorer la qualité de vie du sujet dans toutes ses dimensions (personnelle, familiale, professionnelle, sociale)
- Favoriser, entretenir et consolider l’alliance thérapeutique.
Objectifs intermédiaires :
- Favoriser l’acceptation du trouble (au sens d’une reconnaissance et non d’une résignation) et lutter contre la stigmatisation de la notion de maladie mentale qui s’y rattache par l’information et le soutien du patient et de son entourage.
- Améliorer la qualité de l’observance et lutter contre les abus de substances
- Faciliter l’identification des symptômes annonciateurs d’une récidive, permettre de contrôler les situations de stress et aider à respecter les règles d’hygiène de vie
- Améliorer les relations interpersonnelles et le fonctionnement social dans les périodes inter-critiques
Ces mesures éducatives peuvent être délivrées en séances individuelle ou de groupe incluant ou non les familles selon les cas. Le nombre de séances varie de 5 à 20 selon les protocoles. Elles sont animées par un personnel entraîné aux thérapies de groupe (psychiatre, psychologue, infirmiers), de préférence en dehors des épisodes aigus.
Les différents protocoles appliquent un certain nombre de points identiques :
- Information générale sur le trouble bipolaire et ses traitements
- Reconnaissance précoce des symptômes annonciateurs d’une rechute ou d’une récidive
- Respect des règles d’hygiène de vie, des rythmes sociaux
- Amélioration des modes de fonctionnement avec les autres et de la qualité de vie
- Entraînement à une auto-évaluation de son humeur
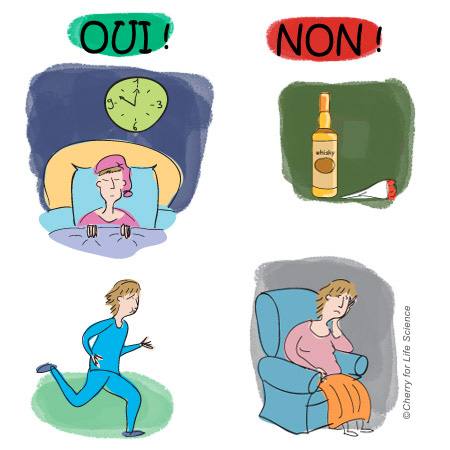
Règles hygiéno-diététiques (RHD)
Les RHD permettent de se prémunir des stress du quotidien.
En complément des traitements médicamenteux et des psychothérapies, l’hygiène de vie est un point fondamental de la prise en charge à long terme des troubles bipolaires. Elle est essentielle pour limiter les effets négatifs des crises.
- Avoir un sommeil régulier, respectant les heures de coucher et la durée du sommeil (éviter les décalages horaires)
- Éviter la prise de certains médicaments
- Éviter ou limiter l’alcool et toutes les autres drogues
- Pratiquer des activités régulières, sport et détente
- Éviter l’inactivité excessive
- Apprendre à gérer les risques de stress (être attentif aux engagements passionnels, aux succès et aux échecs qui peuvent être des facteurs de risque de rechute).